
Scăderea Acidității Stomacale și Impactul Asupra Sistemului Digestiv
4 februarie 2025
Dieta și sănătatea digestivă: impactul zaharurilor și Helicobacter pylori asupra microbiomului intestinal
8 februarie 2025Helicobacter pylori (H. pylori) este o bacterie gram-negativă care colonizează mucoasa stomacului uman și este considerată principalul agent etiologic al gastritei cronice și ulcerului gastric și duodenal. Se estimează că peste 50% din populația mondială este infectată cu H. pylori, dar doar o parte dintre aceștia dezvoltă simptome clinice. Infecția cu această bacterie poate avea consecințe grave asupra sănătății digestive, incluzând inflamație cronică, ulcer peptic și un risc crescut de cancer gastric.
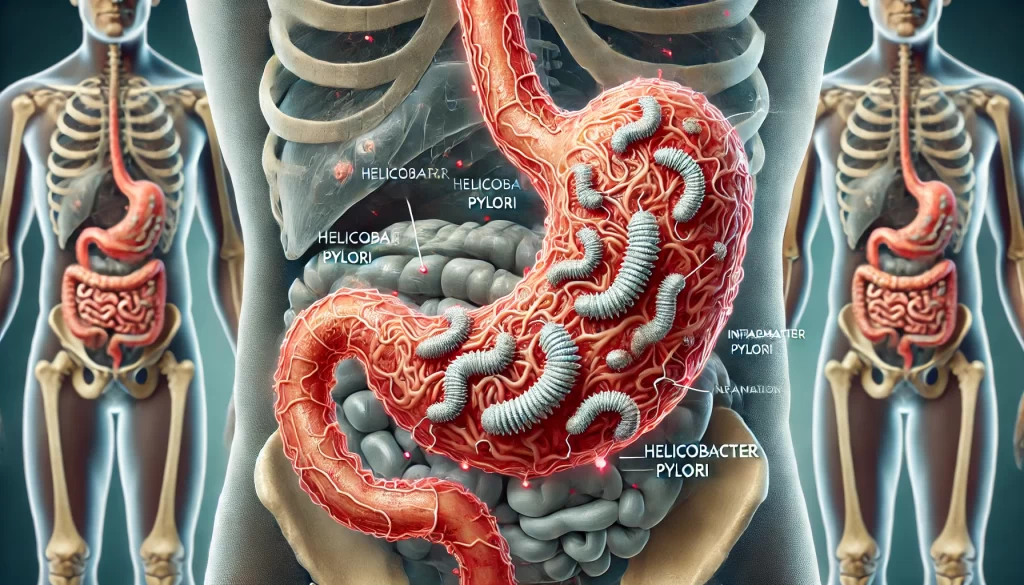
Cum afectează H. pylori mucoasa stomacală?
Bacteria H. pylori a dezvoltat multiple mecanisme de adaptare care îi permit să supraviețuiască în mediul extrem de acid al stomacului. Printre acestea se numără:
- Producția de urează, o enzimă care hidrolizează ureea în amoniac și dioxid de carbon, neutralizând aciditatea locală și creând un mediu favorabil pentru supraviețuirea bacteriei.
- Colonizarea și penetrarea stratului de mucus gastric, unde se protejează de acțiunea acidului gastric.
- Stimularea răspunsului imun, ceea ce duce la inflamație cronică și deteriorarea mucoasei gastrice.
- Secreția de toxine, cum ar fi VacA și CagA, care afectează celulele epiteliale și pot contribui la dezvoltarea ulcerațiilor și a neoplaziilor gastrice.
Aceste mecanisme conduc la deteriorarea mucoasei stomacale, predispunând pacienții la afecțiuni severe precum ulcerul gastric și duodenal.
Teste și diagnostic pentru H. pylori
Pentru detectarea infecției cu H. pylori, sunt disponibile mai multe metode de diagnostic, fiecare având avantaje și limitări:
Testul respirator cu uree marcată cu carbon-13 sau carbon-14 – Este considerat unul dintre cele mai eficiente și neinvazive teste pentru diagnosticarea infecției active, bazându-se pe capacitatea bacteriei de a produce urează.
Testele antigenice din scaun – Detectează prezența antigenelor bacteriene în materiile fecale și sunt utile pentru confirmarea infecției.
Testele serologice – Măsoară anticorpii anti-H. pylori din sânge, dar nu pot diferenția între infecția activă și cea trecută.
Endoscopia cu biopsie și test rapid la urează – Metodă invazivă dar foarte precisă, utilizată în special la pacienții cu simptome severe.
Culturile bacteriene și testele PCR – Metode avansate de identificare a tulpinilor de H. pylori, folosite în cercetare și cazurile de rezistență la tratament.
De ce tratamentele convenționale pot avea efecte adverse?
Tratamentul standard pentru H. pylori implică terapia triplă sau cvadruplă, care include combinații de antibiotice (amoxicilină, claritromicină, metronidazol, tetraciclină) și inhibitori ai pompei de protoni (IPP), precum omeprazol sau lansoprazol. Aceste tratamente, deși eficiente în multe cazuri, pot avea efecte adverse semnificative:
- Rezistența bacteriană la antibiotice – utilizarea excesivă a antibioticelor a condus la dezvoltarea tulpinilor rezistente de H. pylori, reducând succesul terapiei.
- Disbioza intestinală – antibioticele distrug bacteriile benefice din flora intestinală, ceea ce poate duce la tulburări digestive precum diareea și sindromul intestinului iritabil.
- Efectele negative ale IPP – reducerea acidității gastrice pe termen lung poate afecta absorbția nutrienților esențiali, cum ar fi fierul, calciul și vitamina B12, crescând riscul de osteoporoză și anemie.
- Reapariția infecției – în cazul în care tratamentul nu este finalizat corespunzător, infecția poate recidiva, necesitând terapii suplimentare.
Opțiuni alternative și strategii complementare
În ultimii ani, s-au studiat alternative pentru tratarea H. pylori care să reducă efectele adverse ale terapiei convenționale, incluzând:
Probioticele – Specii precum Lactobacillus reuteri și Saccharomyces boulardii au demonstrat capacitatea de a reduce încărcătura bacteriană și de a ameliora simptomele gastrointestinale.
Polifenolii naturali – Compuși găsiți în ceaiul verde, merișoare și broccoli au efecte antimicrobiene împotriva H. pylori.
Alimentația echilibrată – Reducerea consumului de zaharuri rafinate și alimente procesate poate contribui la menținerea unui microbiom intestinal sănătos și la reducerea inflamației gastrice.
Betaine HCl și enzime digestive – Pot sprijini digestia și îmbunătăți secreția de acid gastric la pacienții cu hipoclorhidrie indusă de tratamentul cu IPP.
Concluzie
Infecția cu H. pylori este o cauză majoră a gastritei cronice și a ulcerului gastric, iar metodele tradiționale de tratament pot avea efecte secundare semnificative. Diagnosticarea corectă și abordările complementare, cum ar fi utilizarea probioticelor și a alimentației antiinflamatorii, pot contribui la o gestionare mai eficientă a infecției. Înțelegerea mecanismelor prin care H. pylori afectează mucoasa stomacală și explorarea strategiilor alternative de tratament sunt esențiale pentru îmbunătățirea sănătății digestive.
Bibliografie
- Atherton, J. C. (2006). The pathogenesis of Helicobacter pylori-induced gastro-duodenal diseases. Annual Review of Pathology, 1, 63-96.
- Georgopoulos SD, Papastergiou V, Karatapanis S. Helicobacter pylori Eradication Therapies in the Era of Increasing Antibiotic Resistance: A Paradigm Shift to Improved Efficacy. Gastroenterol Res Pract. 2012;2012:757926. doi: 10.1155/2012/757926. Epub 2012 Jun 19. PMID: 22778723; PMCID: PMC3388348.
- Graham DY, Dore MP. Helicobacter pylori therapy: a paradigm shift. Expert Rev Anti Infect Ther. 2016 Jun;14(6):577-85. doi: 10.1080/14787210.2016.1178065. Epub 2016 May 3. PMID: 27077447; PMCID: PMC4939773.
- Zhang MM, Qian W, Qin YY, He J, Zhou YH. Probiotics in Helicobacter pylori eradication therapy: a systematic review and meta-analysis. World J Gastroenterol. 2015 Apr 14;21(14):4345-57. doi: 10.3748/wjg.v21.i14.4345. PMID: 25892886; PMCID: PMC4394097.
- Kusters JG, van Vliet AH, Kuipers EJ. Pathogenesis of Helicobacter pylori infection. Clin Microbiol Rev. 2006 Jul;19(3):449-90. doi: 10.1128/CMR.00054-05. PMID: 16847081; PMCID: PMC1539101.



